
当患者的血红蛋白低至令人窒息的30g/L,当手术刀尚未划开皮肤,汹涌的呕血及便血已让患者生命悬于一线——这是外科医生眼中近乎“不可为”的绝境。
然而,在上海交通大学医学院附属新华医院,一支由移植科、麻醉科、输血科、手术室、内镜中心组成的“特种部队”,以无与伦比的协作精神、超凡的勇气和精湛的技术,硬生生将一位肝硬化伴致命性消化道大出血的患者从死亡边缘拉回,成功完成了高难度的肝移植手术,全程未发生低灌注损伤,创造了生命的奇迹。
危机突降——命悬一线的至暗时刻
年仅46岁的丁先生是一位严重的肝硬化失代偿期病人,生命的所有希望都寄托于肝移植手术。然而,命运在术前设置了一道极其凶险的关卡:患者因肝硬化、上消化道出血于外院内镜治疗后被紧急送入新华医院。尽管经过了精心治疗,但病情仍极不稳定,出血风险如同悬在头顶的达摩克利斯之剑。
肝移植手术日,一切准备就绪,患者被接入手术室,麻醉医生正准备实施麻醉。就在这手术前的关键时刻,最令人担忧的情况发生了:患者突然再次发生迅猛的消化道大出血,呕出大量鲜血,伴有柏油样便。紧急化验结果令人心头一颤:血红蛋白(Hb)已暴跌至惊人的30g/L,这是一个超过人体生理极限的数值,意味着患者体内的血液几乎流失殆尽,全身器官正处于严重的缺氧状态,随时可能心跳骤停。通常,当血红蛋白低于70g/L时即可发生危及生命的失血性休克,而30g/L,在常规认知里,几乎已被判了“死刑”。手术尚未开始,患者已然一只脚踏入了鬼门关。
雷霆响应——多学科联动的“新华速度”
但新华医院的肝移植团队并没有就此放弃,手术室内一场多学科协作的生命保卫战以秒为单位迅速展开:
01
麻醉科
麻醉科江来主任、杜健儿主任、翁晓健医生团队临危不乱,展现出极高的专业素养。他们迅速建立并开放多条静脉通道,进行液体容量复苏,竭力维持循环稳定。同时,精准应用升压药物,精细调控着患者微弱的血压和心跳,为大脑、心脏等重要器官争取着最后的氧供。他们的每一个决策、每一次给药,都像是在万丈深渊上走钢丝,既要对抗休克,又要避免液体过负荷。
02
内镜中心
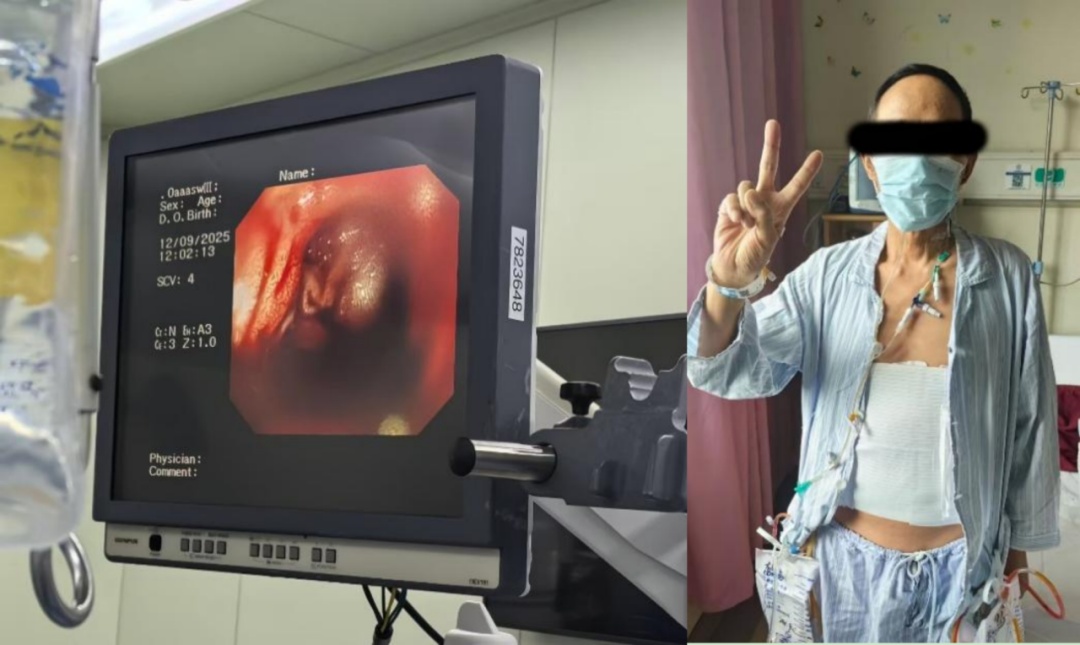
消化内镜是肝硬化门脉高压导致的消化道大出血的重要干预措施。内镜中心徐雷鸣主任团队在接到移植科求助以后,立即携带胃镜设备火速奔赴手术室,在极其危急与苦难的条件下成功进行急诊术中胃镜下止血。
03
输血科
接到手术室的紧急求援电话,输血科汤朝晖主任、候忱医生团队立即启动应急预案。这不是简单的“发血”,而是一场大规模的“血液制品调运战”。凭借完善的应急保障体系和信息化支持,输血科工作人员以最快速度完成交叉配血,同时协调红细胞悬液、新鲜冰冻血浆、血小板、冷沉淀等成分血制品。一袋袋温热的血液被迅速而有序地送入手术室,形成了不间断的“生命补给线”。正是他们高效、精准的后勤保障,为抢救和手术提供了最坚实的基础。
04
手术室
在黄萍护士长、蔡聪聪护士长的带领下,手术室肝移植护士团队展现出扎实的护理基本功,临危不乱,按部就班准备好了所有需要的器械和设备,并完美配合医生的每一步操作,让救治过程得以有条不紊地进行。
整个响应过程,如臂使指,衔接无缝,完美展现了新华医院作为大型综合性教学医院应对急危重症的强大协调作战能力——“新华速度”。
绝境逆转的“禁区”穿越
血红蛋白30g/L背景下的肝移植手术,堪称是手术“禁区”。巨大的手术创伤、术中可能的渗血,都会让本已枯竭的循环系统雪上加霜。是就此放弃,还是勇闯禁区?
“只要有百分之一的希望,就要尽百分之百的努力!”龚伟主任、王健主任、赵帅主任、张亦弛医师组成的肝移植团队综合评估后,做出了大胆而负责任的决定:立即进行肝移植手术!这不仅需要技术,更需要无比的勇气和担当。经过4小时牵动心弦的手术,当新的肝脏在患者体内重新开始灌注,当监测仪上显示的生命体征逐渐趋于平稳,当尿液重新从导尿管中流出,所有参与抢救的医护人员共同完成了一项几乎不可能完成的任务。
肝移植成功后,患者顺利转入外科重症监护室(SICU),阮正上主任、董文文主任团队凭借丰富的脏器支持经验,为患者制定了精准化的治疗与护理方案,密切监测血流动力学,精细调控内环境,严格感染防控,动态调节免疫抑制状态,为患者顺利康复筑牢安全防线。
随后,在肝移植术后第3天,患者已脱离生命危险,离开重症监护室转入普通病房。这场惊心动魄的抢救胜利,绝非偶然,它是新华医院强大综合实力的集中体现。
肝硬化晚期为何会如此凶险?
肝硬化,是慢性肝炎长期发展后的一种严重肝病阶段。它并非突如其来,而是肝脏在各种病因的持续损害下,历经多年甚至数十年的“损伤-修复”循环,最终形成大量无功能的瘢痕组织(肝纤维化),导致肝脏变硬、功能严重减退。常见的肝硬化病因包括:乙肝病毒感染、丙肝病毒感染、长期饮酒、自身免疫性肝病等。
早期肝硬化可能症状隐匿,容易被忽略。随着病情进展,可能出现:疲劳乏力、食欲不振,皮肤、眼睛变黄,牙龈易出血,皮肤易有瘀斑,肝掌、蜘蛛痣等。确诊肝硬化,科学管理是关键,包括:
(1)保肝、抗病毒治疗;
(2)定期监测:定期复查肝功能、肝炎病毒、甲胎蛋白和肝脏影像学检查,以便及时评估病情和调整治疗方案;
(3)生活方式干预:绝对戒酒,避免使用损伤肝脏的药物,保持清淡、均衡饮食等。
而肝硬化一旦进入终末期,意味着肝脏功能已严重衰竭,无法代偿。此阶段不仅生活质量急剧下降,更伴随着一系列危及生命的严重并发症:
1
上消化道大出血——最凶险的并发症
由于肝硬化和门静脉高压,食管和胃底的血管会曲张、变薄,如同“血管瘤”。任何刺激(如粗糙食物、压力增高)都可能导致其破裂出血。患者会表现为呕血、黑便,出血量大且迅猛,极易导致失血性休克和死亡,需要立即急诊处理。
2
肝性脑病——“中毒”的大脑
衰竭的肝脏无法清除血液中的氨等毒性物质,这些毒素随血液进入大脑,会引发神经精神异常。患者初期可能只是性格改变、反应迟钝,后期则会出现嗜睡、昏迷。肝性脑病反复发作,会对大脑造成不可逆的损伤。
3
顽固性腹水及自发性腹膜炎
终末期患者常出现大量腹水,导致腹部膨隆如鼓,即便用药也难以消退(故称“顽固性”)。更危险的是,腹水是细菌滋生的温床,可能引发自发性细菌性腹膜炎。这是一种严重感染,死亡率很高。
4
肝肾综合征
严重的肝脏病变会影响到肾脏功能,导致肾血管收缩、血流不足,最终引发功能性肾衰竭。表现为尿量减少、肾功能指标恶化。一旦发生,治疗非常棘手,是终末期肝病危重的标志。
5
原发性肝癌
肝硬化本身就是肝癌的“土壤”,尤其与乙肝病毒感染相关的肝硬化,癌变风险显著增高。终末期患者免疫力低下,更易发生癌变。因此,定期进行肝脏超声和甲胎蛋白(AFP)筛查至关重要。
肝硬化终末期的这些并发症相互关联、错综复杂,严重威胁生命。一旦发生并发症,需要立即采取综合措施控制。肝移植是目前唯一能从根本上治愈终末期肝病的方法,可显著提高生存率和生活质量。
新华医院是全国首批经原国家卫生部批准成立的国家级肝脏移植中心,2011年被评为国家临床重点专科。经过十余年长足稳健的发展,已形成集医疗、教学、科研于一体,技术优势突出、人才梯队完备的器官移植中心。现成熟开展成人急性肝衰竭、终末期肝硬化、肝癌及儿童先天性代谢性肝病的全肝移植、亲体肝移植等,成功率和存活率均居国内前列,取得了良好的医疗成效和社会声誉。
门诊预约请点击链接☞:移植科门诊


